As vacinas sempre foram e são um mecanismo de defesa que tem o corpo
para os diferentes vírus e baterias que se encontram no meio ambiente, no março
de 2020 com a chegada do vírus COVID-19
e a pandemia não se tinha uma vacina para prevenir esta doença tão inesperada, mais com os avanços da
tecnologia e a ciência e depois de ter um delimitado tempo no desenvolvimento
da vacina ela por fim chegou, a manos de diferentes farmacêuticas,
instituições, fundações, organizações e alianças entre elas se logro chegar à
vacina.
Em nosso entorno encontramos muitos patógenos (são pelo geral vírus, baterias, parasitos ou fungos) estes podem ocasionar doenças em nosso corpo, os patógenos têm partes exclusivas dele formando o antígeno, nosso corpo tem o sistema imune que gera anticorpos em resposta aos antígenos gerados pelo patógeno, os anticorpos são uma parte importante de nosso sistema imune já que podem ser considerados os soldados do nosso sistema de defesa do corpo, eles estão treinados para reconhecer os antígenos específicos, nós temos milhares de anticorpos diferentes no nosso corpo. Quando nosso corpo fica exposto a um antígeno pela primeira vez, ao sistema imunitário leva tempo a responder e produzir anticorpos para esse antígeno.
Uma vez produzidos os anticorpos específicos do antígeno, eles trabalham com o resto do sistema imunitário para destruir o agente patogénico e derrotar a doença. Quando o corpo produz anticorpos na sua resposta primária a um antígeno, também cria células de memória produtoras de anticorpos, que permanecem vivas, mesmo depois de o agente patogénico ser derrotado pelos anticorpos.
o que é uma vacina?
As vacinas contêm partes enfraquecidas ou inativadas de um determinado organismo que desencadeia uma resposta imunitária do corpo. Independentemente de uma vacina ser constituída pelo próprio antígeno ou pela matriz para que o corpo possa produzir o antígeno, esta versão enfraquecida não causará a doença na pessoa que recebe a vacina, mas desafia o seu sistema imunitário a responder como o teria feito na sua primeira reação ao verdadeiro agente patogénico.
Isso, por vezes, é necessário para permitir a produção de anticorpos de longa vida e o desenvolvimento de células de memória.Sua
função é trenar e preparar as defesas naturais do organismo ―o sistema imunológico―
para detectar e combater aos vírus e bactérias selecionados. Si o corpo se ver
posteriormente exposto a estes gérmenes patógenos, estarão listo para destrui-los
de imediato, prevenindo asi a doença.
Vacinação coletiva
Quando alguém é vacinado, fica muito provavelmente protegido contra a doença em causa. Mas nem toda a gente pode ser vacinada. Quando houver muitas pessoas vacinadas na comunidade, o agente patogénico tem dificuldade em circular, porque a maioria das pessoas que encontra estão imunizadas. Por isso, quanto mais pessoas forem vacinadas, menor a probabilidade de as pessoas que não podem ser protegidas pelas vacinas correrem o risco de ficarem expostas aos agentes patogénicos perigosos. Não existe nenhuma vacina que confira 100% de proteção e a imunidade de grupo não confere total proteção às pessoas que não podem ser vacinadas com segurança.
Mas com o rápido desenvolvimento da
vacina se a levado a pensar à população que a vacina é perigosa devido à
desinformação e a criação de fake News referente a estas
Como são desenvolvidas as vacinas?
Cada vacina em desenvolvimento tem, em primeiro lugar, de ser submetida a exames e avaliações, para determinar que antígeno deve ser usado para provocar uma resposta do sistema imunitário. Uma vacina experimental é testada primeiro em animais, para se avaliar a sua segurança e potencial para prevenir a doença. Se a vacina desencadear uma resposta imunitária, passa a ser testada em ensaios clínicos com humanos em três fases.
Fase 1
A vacina é inoculada num pequeno grupo de voluntários,
para se avaliar a sua segurança, confirmar se ela gera uma resposta do sistema
imunitário e determinar a dosagem certa. Geralmente, nesta fase, as vacinas são
testadas em voluntários jovens e adultos saudáveis
Fase 2
A vacina é depois administrada a várias centenas de
voluntários para continuar a avaliar a sua segurança e capacidade de gerar uma
resposta do sistema imunitário. Os participantes nesta fase têm as mesmas
características (idade, sexo) que as pessoas a quem a vacina se destina. Nesta
fase, normalmente, são feitos vários ensaios para avaliar diversos grupos
etários e diferentes formulações da vacina. Um grupo que não tenha recebido a
vacina é, normalmente, incluído nesta fase como grupo de comparação, para
determinar se as alterações no grupo vacinado são atribuíveis à vacina ou
ocorreram por acaso.
Fase 3
A vacina é, posteriormente, administrada a milhares de voluntários – e comparada com um grupo semelhante de pessoas que não levaram a vacina, mas receberam um produto de comparação – para determinar se a vacina é eficaz contra a doença que se destina a combater e para estudar a sua segurança num grupo muito mais alargado de pessoas. Na maior parte das vezes, os ensaios da fase três realizam-se em vários países e vários locais dentro dos países, para garantir que os dados do desempenho da vacina se aplicam a várias populações diferentes.
Quando os resultados de todos esses
ensaios estiverem disponíveis, é necessário dar uma série de passos, incluindo
análises de eficácia e segurança, para aprovação das entidades reguladoras e de
saúde pública. Uma vacina tem de comprovar que é segura e eficaz numa vasta
população, antes de ser aprovada e introduzida num programa nacional de
vacinação. A monitorização continua permanentemente depois de a vacina ser
introduzida. Existem sistemas para monitorizar a segurança e a eficácia de
todas as vacinas.
Depois da aprovação pelo regulador,
os fabricantes podem apresentar uma vacina à pré-qualificação da OMS, um
processo de avaliação que garante a qualidade, segurança e eficácia e ajuda as
Nações Unidas e outras organizações internacionais de compras a determinar a
adequação programática de uma vacina.
Como ela é feita
Normalmente, as empresas trabalham
independentemente para completar os seus planos de desenvolvimento clínico de
uma vacina. Uma vez autorizada a vacina, o fabrico começa a aumentar. Para
formar a vacina completamente, são combinados todos os ingredientes.
O processo completo, desde os
ensaios pré-clínicos até ao fabrico, podem, por vezes, levar até uma década a
completar. Na busca de uma vacina para a COVID-19, os investigadores e os
desenvolvedores trabalham em várias fases diferentes em paralelo, para acelerar
os resultados. Foi a escala dos compromissos financeiros e políticos para com o
desenvolvimento de uma vacina que permitiu que se tivesse realizado este
desenvolvimento acelerado. Além disso, as nações e as organizações
internacionais de saúde estão a trabalhar em conjunto através do COVAX para
investirem na capacidade antecipada de desenvolvimento para simplificar o
processo, assim como para garantir uma distribuição equitativa das vacinas.
E a embalagem, o armazenamento
e o transporte
Uma vez a vacina fabricada em grandes quantidades, é introduzida em frascos de vidro e depois cuidadosamente embalada para armazenamento seguro em frio e transporte. A embalagem das vacinas deve ser capaz de suportar temperaturas extremas, assim como os riscos envolvidos no seu transporte para todo o mundo. Por conseguinte, os frascos da vacina são geralmente feitos de vidro, por este ser duradouro e capaz de manter a sua integridade em temperaturas extremas.
Para manter esta cadeia de frio, as
vacinas são transportadas usando equipamento especial que não compromete a
integridade do produto. Quando o transporte chega ao país de destino, há
camiões refrigerados que transportam as vacinas desde o aeroporto até às
câmaras de frio dos armazéns. A partir daí, são usadas caixas refrigeradoras
para transportar as vacinas das câmaras de frio para os centros regionais, onde
são armazenados em frigoríficos, quando as vacinas começam a ser administradas,
as autoridades nacionais e a OMS monitorizam constantemente– e determinam a
gravidade de – eventuais efeitos adversos e a reação das pessoas que receberam
a vacina. São feitos estudos frequentes para determinar quanto tempo dura a
proteção de uma terminada vacina.
as vacinas que existem:
ao mês de dezembro de 2020 estão em desenvolvimento mais de 200 vacinas experimentais contra o COVID – 19, 52 delas se encontram na fase de ensaios humanos, tem muitas vacinas que atualmente se encontram nas fases I o II e estão próximas a passar na fase III nos próximos meses, mais porque o desenvolvimento de muitas vacinas?, é porque essas vacinas experimentais são objetivo de analise antes de determinar se alguma delas é segura e eficaz, 7 de cada 100 vacinas que são analisadas nos laboratórios e se testam em animais de experimentação chegam a considerar-se boas como para passar na fase de realização de ensaios clínicos com humanos, das vacinas que chegam na fase de ensaio clinico , tão só uma de cada cinco demostra ter uma utilidade real, desenvolver um grande numero de vacinas diferentes aumentam as chances de que se tenha uma ou mais vacinas que sejam uteis e demostrem ser seguras e eficazes.
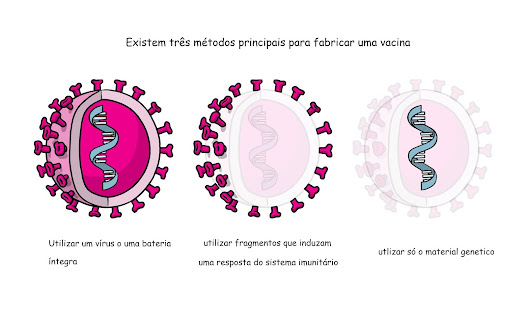
Tipos de vacinas:
Atualmente se tem três métodos
principais para desenvolver uma vacina, esses métodos se diferenciam em função de
si utilizam vírus ou baterias íntegros ou só fragmentos do agente patógeno que introduzem
uma resposta do sistema imunitário ou só o material genético que contém as instruções
para fabricar proteínas especifica y não todo o vírus
O método no que se utiliza o
agente patógeno integro
Vacinas Inativadas
Uma das estratégias para desenvolver uma
vacina é isolar o vírus o bateria patógenos, e inativa-los ou destrua-os por
meio de sustâncias químicas, calor ou radiação, aqui se usa uma tecnologia que
demostra que funciona para tratar as doenças que afetam aos seres humanos (um
exemplo são as vacinas contra a gripe e a pólio) ademais permite uma fabricação
numa escala aceitável, para poder realizar este método é preciso ter laboratórios
especiais para cultivar os vírus e baterias de forma segura e usualmente leva tempos de fabricação relativamente longos
e pelo geral as vacinas resultantes devem aplicar-se em dois ou três doses.
Vacinas Atenuadas
Para criar estas vacinas se utilizam vírus patógenos
ou algum muito semelhantes e se mantem ativos mais enfraquecidos um exemplo de
estas vacinas são as de varicela, essa estratégia tem uma tecnologia semelhante
nas vacinas inativas e é possível fabricar em grandes quantidades, no entanto não
é aconselhável dar vacinas desse tipo a pessoas imunossuprimidas.
Vacinas baseadas em vetores virais
Para projetar esse tipo de vacina, um vírus inofensivo é usado para transportar fragmentos específicos (chamados de "proteínas") do patógeno de interesse para que eles induzam uma resposta imune sem realmente causar a doença. Posteriormente, a proteína induz uma resposta imune. Por exemplo, a vacina do Ebola é uma vacina baseada em um vetor viral. Este tipo de vacina pode se desenvolver rapidamente.
O método em que uma subunidade
antigênica é usada
Vacinas com subunidades antigênicas são aquelas nas quais apenas fragmentos específicos (chamados de "subunidades antigênicas") do vírus ou bactéria que são essenciais para o sistema imunológico reconhecer são usados. Essas vacinas não contêm todo o patógeno ou usam um vírus inofensivo como vetor. A maioria das vacinas listadas nos esquemas de imunização infantil são do tipo de subunidade antigênica e protegem as pessoas de doenças como coqueluche, tétano, difteria e meningite.
O método genético (vacinas de ácido
nucleico)
Ao contrário dos métodos de projeto de
vacina que usam patógenos inteiros atenuados ou destruídos ou fragmentos de um,
as vacinas de ácido nucleico usam apenas uma sequência de material genético que
fornece as instruções para a produção de proteínas específicas e não o agente
inteiro. Em nossas células, o código de DNA é primeiro traduzido em RNA
mensageiro, que é então usado como um modelo para fazer proteínas específicas.
O método do ácido nucléico é uma nova
técnica para o desenvolvimento de vacinas. Antes do início da pandemia
COVID-19, nenhuma vacina desse tipo havia passado por todo o processo de
autorização para uso em humanos, embora certas vacinas de DNA, incluindo algumas
destinadas a combater tipos específicos de câncer,eles já estavam na fase de testes em humanos. Devido à pandemia, a investigação nesta área progrediu muito rapidamente e foi concedida autorização de uso urgente a algumas vacinas de ARNm contra COVID-19, o que significa que agora podem ser administradas a pessoas e não apenas no âmbito da realização de ensaios clínicos.
Fontes:
ORGANIZACIÓN
MUNDIAL DE LA SALUD. Los distintos tipos
de vacunas que existen. Disponível em: https://www.who.int/es/news-room/feature-stories/detail/the-race-for-a-covid-19-vaccine-explained. Acesso em: 8 mar. 2021.
ORGANIZAÇÃO
MUNDIAL DA SAÚDE. Como funcionam as
vacinas. Disponível em:
https://www.who.int/pt/news-room/feature-stories/detail/how-do-vaccines-work.
Acesso em: 7 mar. 2021.
WORLD
HEALT ORGANIZATION. Como são as vacinas
desenvolvidas?. Disponível em:
https://www.who.int/pt/news-room/feature-stories/detail/how-are-vaccines-developed.
Acesso em: 6 mar. 2021.
imagens tomadas dos diferentes artigos da Organização Mundial da Saúde todos os direitos são atribuidos













Nenhum comentário:
Postar um comentário